Ingrese su ID de correo electrónico
FISIOLOGIA. / RESPIRATORIO / CIRCULACIÓN PULMONAR
CIRCULACIÓN PULMONAR
TABLA DE CONTENIDO
CIRCULACIÒN PULMONAR
ES LA PARTE DEL SISTEMA CIRCULATORIO QUE VA A LOS PULMONES, PASANDO POR EL CORAZÒN, CON OBJETO DE ARTERIALIZAR LA SANGRE.
OBJETIVOS
- Describir las características morfo funcionales de la circulación pulmonar y bronquial.
Indicar y describir los factores hemodinámicos de la circulación pulmonar y compararlos con la sistémica. - Describir los cambios de capacidad de la circulación pulmonar durante los movimientos respiratorios y su relación con el ciclo cardíaco.
- Indicar y explicar los factores que regulan la resistencia vascular pulmonar.
- Describir las variaciones de las resistencias de los vasos pulmonares alveolares y extra alveolares y la resistencia circulatoria total durante el ciclo respiratorio.
- Describir las zonas pulmonares en relación a las presiones de perfusión sanguínea y a las presiones alveolares.
- Describir el efecto de la hipoxia alveolar sobre las resistencias de la circulación pulmonar y su utilidad funcional.
- Indicar el papel del sistema linfático en el pulmón.
- Describir el desarrollo del edema pulmonar y sus posibles causas.
- Indicar y explicar la regulación de la circulación pulmonar.
CARACTERISTICAS MORFO FUNCIONALES
Figura 1 Y 2.
- Paredes arteriales más delgadas que las sistémicas
- Alta Compliancia" aria-describedby="tt" data-cmtooltip="cmtt_22b535c76c143f4a9234b92777564e36" href="https://www.webfisio.es/glossary /compliancia/" target="_blank" data-gt-translate-attributes='[{"attribute":"data-cmtooltip", "format":"html"}]' tabindex='0' role='link'>compliancia y mayor que en la circulación sistémica.
- Alta superficie capilar.
- Alto número de conductos linfáticos, ninguno próximo a los alvéolos.
Particularidad: la circulación arterial transporta sangre venosa y la circulación venosa transporta sangre arterial, aunque recibe algo de sangre venosa procedente de la circulación venosa de la circulación bronquial izquierda.
FUNCIONES:
Además de su función en el intercambio gaseoso, la circulación pulmonar realiza otras funciones colaterales:
1. FILTRO: Los vasos pulmonares de pequeño calibre constituyen un filtro capaz de evitar el paso de émbolos a la circulación mayor.
2. ALMACEN DE SANGRE PARA EL VENTRÍCULO IZQUIERDO: La alta distensibilidad de la circulación pulmonar y sobre todo la de sus venas, supone un incremento importante del volumen de sangre almacenado que sirve como reservorio para uso del ventrículo izquierdo.
3. NUTRICIÓN: La circulación capilar pulmonar sirve de soporte nutritivo para los alvéolos y los ductos alveolares.
4. SEQUEDAD ALVEOLAR: En condiciones normales una entrada de agua en los alvéolos es rápidamente retirada hacia los capilares pulmonares. Así se consigue la sequedad de los alvéolos necesaria para una adecuada ventilación alveolar. El mecanismo que lo permite se basa en la baja presión capilar y la alta presión oncótica que determina una presión neta de reabsorción, además de la baja tensión superficial presente en los pulmones gracias a la presencia del agente surfactante, ya que esta tensión, generada forzosamente por la interfase gaseoso-líquida pulmonar, favorece el paso de agua hacia los alvéolos.
HEMODINÀMICA
LA CIRCULACIÓN PULMONAR O CIRCULACIÓN MENOR ES UN SISTEMA DE BAJA PRESIÓN Y MUY DISTENSIBLE.
Volumen: Normalmente es un 10% del volumen sanguíneo total y en los capilares es de unos 70 ml. Este volumen varía con la postura, al ponernos de pie parte del volumen se desplaza hacia las extremidades y cuando nos acostamos el volumen de las extremidades se acumula en la circulación pulmonar a costa de CV.Presiones:
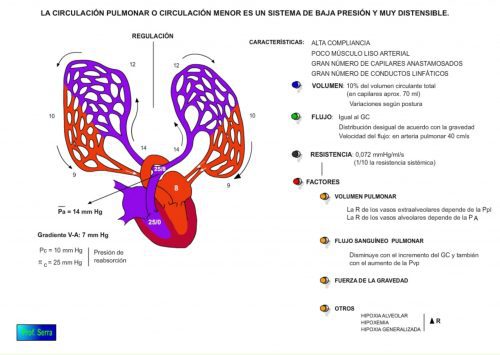
Figura-3: Hemodinámica de la circulación pilmonar.
Sistema de baja presión
P. arterial pulmonar: 25/8
Presión arterial media = 15 mm Hg
Presión en aurícula izquierda: 8 mm Hg
Gradiente de perfusión: 7 mm Hg.
Presión capilar media = 10 mm Hg
Presión oncótica =25 mm Hg
Normalmente existe al nivel capilar una presión de reabsorción que evita el edema pulmonar, mientras que la Pc no sea > 25 mm Hg (insuficiencia coronaria izquierda, estenosis mitral, etc) y que la tensión superficial se mantenga baja por el surfactante, ya que esta fuerza favorece el paso de líquido intersticial hacia los alvéolos. También hay que tener en cuenta la presión alveolar, como fuerza que favorece la sequedad de los mismos.
Resistencia:
La resistencia vascular pulmonar es de 0,072 mmHg/ml/s , 1/10 de la sistémica. Es tan baja que la propia actividad del ventrículo izquierdo podría determinar el flujo sanguíneo pulmonar.
Flujo:
Es el mismo que en la circulación sistémica es decir, el gasto cardiaco unos 5 litro/min.
Como dato curioso esta pequeña circulación soporta en 1 minuto el mismo flujo que toda la circulación sistémica.
La velocidad media del flujo en la arteria pulmonar es de 40 cm/s.
El tiempo de tránsito capilar es de 0,75 s.
El flujo sanguíneo para un sujeto en posición vertical no es homogéneo debido al efecto de la gravedad sobre las presiones y las resistencias vasculares. Normalmente es mayor en la zona basal pulmonar que en la zona apical. Las zonas basales pulmonares están mejor perfundidas que ventiladas, de ahí que la arterialización de la sangre resultante en esta región sea más próxima a los valores de los gases venosos.
FACTORES QUE MODIFICAN LA RESISTENCIA HEMODINAMICA PULMONAR
EL VOLUMEN PULMONAR
LA RESISTENCIA VASCULAR PULMONAR SOLO ALCANZA VALORES MÍNIMOS A CRF. (Figura 4)
La alta elasticidad vascular y su ubicación dentro del parénquima pulmonar, suponen que el calibre de éstos esté gobernado por los cambios de presión extravascular, que para los vasos extra alveolares es la presión intrapleural (Ppl), mientras que para los capilares alveolares dependen de los cambios en la presión alveolar (PA).

Figura-4: Resistencia vascular pulmonar y volumen pulmonar.
Como se ve en la figura, si realizamos una inspiración desde VR, la Ppl va haciéndose progresivamente más negativa lo que favorece el aumento del calibre de los vasos extra alveolares disminuyendo por tanto, la resistencia vascular de éstos. Por el contrario la PA se va haciendo progresivamente más pequeña por el aumento del volumen alveolar, lo que supone una disminución progresiva del calibre de los vasos alveolares y por tanto, un aumento de la resistencia vascular de éstos. La resistencia total será la suma de ambas por estar éstas en serie y así observamos que la menor resistencia vascular se alcanza para la CRF.
Para una espiración desde un volumen inspiratorio máximo el proceso será al contrario pero la resistencia vascular mínima sigue encontrándose a CRF.
El valor más bajo de la resistencia vascular pulmonar total se alcanza a CRF, por debajo o encima de este valor la Rvp siempre aumenta.
PRESION VASCULAR PULMONAR Y FLUJO SANGUINEO PULMONAR
LA RESISTENCIA VASCULAR PULMONAR DISMINUYE CUANDO AUMENTA LA PRESIÓN ARTERIAL PULMONAR Y CUANDO AUMENTA EL FLUJO SANGUÍNEO. (Figura 5)
Aunque el Gasto cardíaco‘>GC aumente de forma importante, solo se produce un ligero incremento de la presión arterial media pulmonar. Como la caída de presión a través de la circulación pulmonar es proporcional al gasto cardíaco por la resistencia, esta última debe disminuir forzosamente.
La caída de la resistencia es pasiva, es decir sin la intervención del tono muscular vascular y factores moduladores externos, como se demuestra en la figura donde se muestra la respuesta resistiva en la perfusión de un sistema vascular pulmonar aislado.

Figura-5: Presión vascular pulmonar y flujo sanguíneo pulmonar.
Dos son los mecanismos propuestos:
1. El reclutamiento de capilares inactivos
2. La distensión de los capilares.
En el primer caso se debe a un incremento en el reclutamiento de capilares que estaban cerrados, debido a las diferentes presiones hidrostáticas a lo largo del pulmón. El aumento de la perfusión supone su apertura y consecuentemente una caída en la resistencia vascular. En el segundo caso, se debe a un incremento en la distensión capilar por incremento del flujo.
Cuando se llega al máximo de respuesta vascular se produce un incremento de la Pap.
Estos dos mecanismos actúan como protectores contra el edema pulmonar ya que siempre que aumente la presión capilar por encima de la oncótica se produce trasvase de líquido hacia el alvéolo. Y se evita además, el incremento de la velocidad del flujo y la disminución del tiempo de tránsito capilar, y con el reclutamiento capilar se favorece el intercambio hemato gaseoso.
FUERZA DE LA GRAVEDAD
LA RESISTENCIA VASCULAR PULMONAR SE MODIFICA EN FUNCIÓN DE LA FUERZA DE LA GRAVEDAD, LO QUE MODIFICA LA DISTRIBUCIÓN DEL FLUJO SANGUÍNEO PULMONAR. (Animación 1)
A CRF la distancia entre el vértice pulmonar y la base es de unos 25 cm. El hilio se encuentra a unos 10 cm por encima de la base. El gradiente de presión hidrostática entre el hilio y el vértice es de unos 11 mm Hg y entre hilio y base de unos 7 mm Hg.
Animación 1: Resistencia en la circulación pulmonar frente a la gravedad.
La presión sanguínea por tanto, disminuye en 11 mm Hg en el vértice y aumenta en 7 mm Hg en la base. Como la presión hidrostática es igual para la circulación arterial y para la venosa, no se afecta el gradiente arterio-venoso a lo largo de todo el eje pulmonar.
En la presión transmural vascular no ocurre lo mismo, pues considerando constante la presión perivascular, la intravascular varía con la presión hidrostática, luego el diámetro de los vasos variará a lo largo del eje longitudinal pulmonar y consecuentemente su resistencia y flujo.
El diámetro vascular crece hacia las bases por lo que en esta región será menor la resistencia y mayor el flujo, ya que la presión de perfusión es igual en todos los puntos.
La presión arterial suele ser mayor que la presión alveolar en todo el eje longitudinal del pulmón, pero la presión venosa por su pequeño valor (entre 5 y 10 mm Hg) será menor que la alveolar entre los 7 y 14 cm por encima del hilio. Como las paredes venosas no ofrecen resistencia a la deformación, las venas en esta región indicada se encontrarán cerradas. La presión de perfusión en esta región será determinada por el gradiente entre la presión arterial pulmonar media y la presión alveolar.
De acuerdo con las variaciones en la presión arterial, venosa y alveolar determinadas por el efecto de la la gravedad, se pueden establecer 3 zonas pulmonares o zonas de West.
ZONA 1:
donde PA > Pa > Pv. Esta zona en condiciones normales no se dá. Pero puede aparecer si disminuye la Pa o se incrementa la PA.
ZONA 2:
Pa > PA > Pv. El flujo sanguíneo se establece debido al gradiente de presión entre la Pa y la PA y como la PA se mantiene más o menos constante, depende de los cambios en la Pa.
ZONA 3:
Pa > Pv > PA. El flujo de sangre se establece por el gradiente arteriovenoso, aumentando el flujo a medida que los vasos se dilatan frente al mismo gradiente de presión.
Algunos autores consideran una cuarta ZONA, donde el flujo caería por la compresión de los vasos extra alveolares, sobre todo cuando disminuye el volumen pulmonar.
Los límites entre las zonas indicadas no son fijos sino que dependen de las condiciones fisiológicas. Por ejemplo:
– Cambios en la PA durante la respiración (habla, ejercicio, posición)
– Respiración positiva (Aumenta la zona1 por incremento importante de la PA).
– Después de una hemorragia, durante la anestesia general, el flujo sanguíneo pulmonar y la Pa pulmonar son bajos.
– El ejercicio por el incremento en el GC convierte zona1 en zona2
– Cambios en el volumen pulmonar afectan a la distribución del flujo sanguíneo pulmonar afectándose también los límites de las zonas indicadas.
– Si disminuye la presión auricular izquierda se amplía la zona 2 y si aumenta, se reduce la zona 2 y se amplía la 3.
En la figura se representa también la medida del flujo regional mediante la inyección de xenón radioactivo por vía intravenosa y luego la medida mediante contadores de centelleo dispuestos superficialmente a lo largo del eje longitudinal del pulmón (cámara Anger de centelleo). Demostrándose como el flujo sanguíneo es mayor en las bases que en el vértice.
REGULACION
LA REGULACIÓN DE LA CIRCULACIÓN PULMONAR SE REALIZA MEDIANTE EL CONTROL DEL TONO MUSCULAR LISO VASCULAR POR INTERMEDIO DE FACTORES NEURALES, HUMORALES Y LOCALES. (Figura 6)
1. Vasoconstricción hipóxica:

Figura-6: Regulación de la circulación pulmonar.
El principal factor regulador es de tipo local y viene determinada por la hipoxia alveolar y la hipoxemia en los vasos pulmonares. Ambas determinan un aumento en la resistencia vascular pulmonar.
Una disminución en la ventilación supone incremento del CO2 alveolar y disminución del pH sanguíneo pulmonar, que desemboca en un efecto vasoconstrictor del área afectada (mecanismo de Euler-Liljestrand).
En la hipoxia regional provocada por la falta de ventilación de una región alveolar, se produce un incremento de la resistencia vascular de esa región, que permite la derivación de ese flujo sanguíneo hacia una región mejor ventilada.
En la hipoxia generalizada, que se produce frente a unos valores de PAO2 anormalmente bajos, la respuesta vascular pulmonar es un incremento generalizado de su resistencia, que puede ser causa de una hipertensión pulmonar [1]Aunque aumenta la presión arterial pulmonar por vasoconstricción, en el feto, antes del nacimiento donde hay una hipoxia generalizada, ejerce un importante papel no patológico, en cuanto que desvía el Gasto cardíaco‘>GC derecho al izquierdo por el agujero oval y a la aorta por el conducto arterioso y hacia la circulación sistémica. Tras la primera respiración la entrada de oxígeno en los alvéolos dilata a los vasos pulmonares, disminuyendo la resistencia e incrementando el flujo de forma importante..
2. Control neural:
La inervación pulmonar afecta principalmente a las arterias musculares y es nula en vasos de diámetro inferior a 30 mm. Las vénulas y venas intrapulmonares no tienen inervación.
La estimulación simpática incrementa el tono vascular pulmonar, mientras que la estimulación parasimpática genera vasodilatación si previamente se ha producido una vasoconstricción.
3. Control humoral y hormonal:
En arterias, las catecolaminas, la angiotensina II, el tromboxano A2 y la PGF2a producen vasoconstricción. Agentes vasodilatadores son: La Ach, la PGI2 y el isoproterenol.
En venas pulmonares, la venoconstricción puede darse por la serotonina, histamina y endotoxina de la E. Coli.
ENLACES DEL TEMA EN LA WEB
Circulación pulmonar (Wikipedia)
Cateterismo cardíaco derecho de Swan Ganz
VIDEOS EN YOUTUBE
PATOLOGÍA
FISIOLOGIA. / RESPIRATORIO / CIRCULACIÓN PULMONAR
![]()



 Views Today : 802
Views Today : 802 Views This Month : 14220
Views This Month : 14220 Views This Year : 28998
Views This Year : 28998 Total views : 398145
Total views : 398145